Fußerkrankung gehören mit zu den häufigsten verschleißbedingten Veränderungen im Laufe des Lebens. Das wichtigste Ziel der Therapie ist die Erhaltung der Funktionalität der Fuß- und Sprunggelenke und die Erlangung der Schmerzfreiheit. Wenn die konservativen Maßnahmen nicht den erwünschten Erfolg erbracht haben, oder von vorneherein nicht als Methode der Wahl in Frage kommen, dann sind Fußoperationen indiziert. Die zur Verfügung stehenden operativen Verfahren werden individuell auf das jeweilige Krankheitsbild abgestimmt und häufig in Kombinationen angewandt. Füße können ein- und beidseitig in einer Sitzung operiert werden. Als Narkoseverfahren stehen verschiedene Möglichkeiten zur Verfügung – lokale, Teil- oder Vollnarkosen.
Krankheitsbilder
Hallux valgus
Operationen
Mögliche OP Verfahren zur Therapie des milden bis moderaten Hallux valgus, die oft auch in Kombination angewandt werden können:-
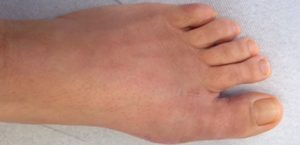
6 Wochen nach einer Chevron und Akin – Operation (Sicht von oben)
Akin-Osteotomie: Knochenkeilentnahme am Grundglied der Großzehe zur Achskorrektur. Die anschließende Fixation kann mit Schraube oder Faden erfolgen.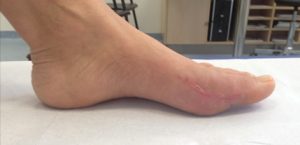
6 Wochen nach einer Chevron und Akin – Operation (Seitenansicht)
- OP nach Schede Mc Bride: Vorwiegend weichteiliges Verfahren, bei dem zusätzlich zur Korrektur der Sehnenzugrichtungen und der Kapselverkürzung auch Knochenvorsprünge entfernt werden.
- Chevron/Austin-Osteotomie: Am Großzehengrundgelenk werden Knochenvorsprünge abgetragen und ein biplanarer v- förmiger Sägeschnitt so im Mittelfußköpfchen angelegt, dass eine Verschiebung des Gelenkes mit Verkleinerung der Spreizfußkomponente erreicht werden kann.
- „lateral release“: Zusätzlich zu den knöchernen Deformitäten kommt es zu Veränderungen der Weichteile mit Änderung der Zugrichtung von Sehnen und Verkürzung der Gelenkkapsel. Auf das Grundglied entsteht neben einer seitlichen Achsabweichung auch eine rotierende Zugkraft. Um das zu beheben wird ein kleiner zusätzlicher Schnitt im Zehenzwischenraum (I-II) angelegt und die verkürzte Sehne und Kapsel gelöst.
- Scarf-Osteotomie: Mittels eines Z-förmigen Sägeschnittes durch den Schaft des ersten Mittelfußknochens wird der Vorfußwinkel (Winkel zwischen ersten und zweiten Mittelfußknochen) verkleinert. Hierbei wird das Köpfchen und der halbierte Schaft des Mittelfußknochens in Richtung Fußaußenrand fixiert. Die zusätzliche Raffung der Gelenkkapsel bringt die Großzehe wieder in eine achsgerechte Stellung. Der Fuß kann anschließend in einem speziellen Schuh direkt über den Fußaußenrand belastet werden. Für die folgenden 8-12 Wochen wird das Tragen von Hallux valgus Nachtschienen und Zwischenzehenpolstern empfohlen.
- Open-wedge Osteotomie oder closing-wedge Osteotomie, Ludloff-Osteotomie: Beim schweren Hallux valgus kann neben weichteiligen und ggf. knöchernen Eingriffen am Grundgelenk der Großzehe auch eine knöcherne Durchtrennung und Umstellungen am Mittelfußknochen erforderlich sein. Hier wird je nach Befund ein kleiner Knochenkeil entnommen, eingefügt oder der Mittelfußknochen durchtrennt, geschwenkt und in korrigierter Stellung wieder fixiert. Bei diesen Verfahren ist eine Ruhigstellung im Gips oder in einer Orthese z.B. SP-Walker erforderlich.
- MPT I Arthrodese (Großzehenversteifende Operation): Versteifung der Großzehe in einer funktionellen Position nach Entknorpelung und Achskorrektur. Fixation mit winkelstabilen Platten, Schrauben, Drähten oä. In einigen Fällen ist das Einbringen von Knochen, der an anderer Stelle entnommen wurde (Beckenkamm) erforderlich. Endgültige, stabile und belastbare Versorgung. Hier ist eine Ruhigstellung im Gips oder in einer Orthese z.B. SP-Walker für wenigstens 6 Wochen erforderlich.
Hallux rigidus
Zur Therapie des Hallux valgus und des Hallux rigidus stehen eine Vielzahl von Operationsmöglichkeiten zur Verfügung. Welches Verfahren bei welcher Ausgangssituation das beste Ergebnis für den jeweiligen Patient verspricht, bleibt abhängig von der Zusammenschau der klinischen und radiologischen Befunde und Beschwerden.
Ziel der operativen Korrektur in frühen Stadien ist ein Gelenkerhalt und somit die Wiederherstellung der schmerzfreien Beweglichkeit und Belastbarkeit.
Das Krankheitsbild betrifft ebenfalls das Großzehengrundgelenk, jedoch meist ohne seitliche Abweichung der Zehe. Es handelt sich um einen Gelenkverschleiß, der assoziiert ist mit knöchernen „Anbauten“ (Osteophytenbildung dorsal) oberhalb des Großzehengrundgelenks am Fußrücken, die die Beweglichkeit limitieren.
Symptome wie: Steifheit und Schmerz im Schuhwerk evtl. mit Hautirritationen über der dorsalen Exostose veranlassen meist die Vorstellung beim Arzt.
Bei milden bis moderaten Gelenkveränderungen stellt ein gelenkerhaltendes Verfahren wie die Cheilektomie und ihre mögliche Kombination mit der Technik nach Kessel-Bonney ein gut geeignetes Verfahren dar, auch um den Abrollvorgang des Vorfußes zu normalisieren und letztlich auch Sekundärschäden der angrenzenden Gelenke zu vermeiden.
Diese Methode kann die Notwendigkeit einer ggf. erforderlichen operativen Versteifung der Großzehe bei fortschreitenden degenerativen Gelenkveränderungen zu einem späteren Zeitpunkt vermeiden bzw. hinauszögern kann.
Operationen
Mögliche OP Verfahren zur Therapie des Hallux rigidus, die oft auch in Kombination angewandt werden können:
- Cheilektomie:
Abtragung der vor allem fußrückenwärts liegenden Knochenanlagerungen (ca. 1/3 der Gelenkfläche) des Grundgelenkes auf Höhe des Grundgelenkköpfchens und an der Basis des Mittelgliedknochens. - OP nach Kessel-Bonney (1952):
Möglicher zusätzlicher Eingriff zur weiteren Steigerung der Bewegungsfähigkeit der Großzehe beim Hallux rigidus. Entnahme eines Knochenkeiles aus dem Grundgliedknochen und Fixierung mit Draht, Schrauben oder Fäden, welche in der Regel nicht wieder entnommen werden müssen. - Arthrodese (Versteifung):
Sie können entweder als Ersteingriff oder als Folgeeingriffe anderer Operationen eingesetzt werden. Vorteil ist der Erhalt der Länge und der damit verbundenen Stabilität sowie der erhöhten Kraftentwickelung bei Abrollvorgang der betroffenen Zehe. Nach Abtragen der beteiligten Knorpelflächen wird das Gelenk in einem bestimmten Winkel zur Auftrittsfläche mit einer Schraube oder Platte fixiert. Gipsruhigstellung.
Krallenzehe/Hammerzehe
Schmerzhafte Verkrümmungen der Zehen werden umgangssprachlich oft als Krallenzehen bezeichnet. Meist finden sich zusätzlich vermehrter Beschwielung oder offenen Hautschädigungen. Oft kann die Verschlechterung der Erkrankung trotz konsequenter konservativer Maßnahmen nicht aufgehalten werden, so dass im weiteren Verlauf eine Operation notwendig wird.
Krallenzehenfehlstellung treten oft gemeinsam mit einem Spreizfuß oder Großzehenballen (Hallux valgus) auf, daher muß auch ihre Diagnose und Therapie unter dem Gesamtaspekt der Fußstellung gesehen werden. Eine isolierte Therapie von Krallenzehen ist daher in bestimmten Fällen nicht zielführend. Den Zehenkuppen fehlt durch die Fehlstellung oft der Bodenkontakt, das Zehengrundgelenk ist komplett oder teilweise ausgerenkt. Die Krallenzehen können im Frühstadium oftmals noch ohne Operation korrigiert werden. Sie sollten dennoch als ernst zu nehmende Deformation betrachtet und vom Orthopäden untersucht werden.
Operationen
Mögliche OP Verfahren zur Therapie der Krallen/Hammerzehe, die oft auch in Kombination angewandt werden können:
- Girdlestone Taylor (FDL-Transfer -Sehnenverlagerung)
Flexible Fehlstellungen können mit Weichteileingriffen behoben werden, z.B. mit einer Sehnenverlagerung bei der die Zehenbeugersehne auf die Streckseite verlagert wird. - Arthrodesen mit Draht oder Implantat (Stabilisierung-Versteifungen):
Eine operative Stabilisierung wird erforderlich, wenn es bereits zu einer schmerzhaften Zerstörung der Zehengelenke gekommen ist. Hierbei kann die Fehlstellung durch das Einbringen eines Spezialimplantat behoben werden. Nach der Operation kann der Fuß in einem Therapieschuh direkt belastet werden.
Metatarsalgie/Spreizfuß
Eine zunehmende Aufspreizung des Mittelfußes und dadurch bedingte Veränderung der Winkel zwischen dem ersten und zweiten Mittelfußknochen führt zu einer Verbreiterung des gesamten Vorderfußes, was an sich schon zu einem Schuhkonflikt führen kann. Als Folge der Fehlstellung kann die Fußsohle im Ballenbereich stark schmerzhaft werden (Metatarsalgie) und es können sich Schwielen im Bereich der Grundgelenke bilden. Im Extremfall kann es schließlich zur Luxation der Zehen aus ihrem Gelenk kommen, was extrem schmerzhaft sein kann.
Operationen
Eine Operation kann je nach Beschwerdebild erforderlich sein.
- Weil-Osteotomie:
Mithilfe einer schrägen knöchernen Durchtrennung des Mittelfußkopfes wird dieser um einige Millimeter verkürzt. Die Fixation des Knochens erfolgt mit einer speziellen, Schraube, die im Körper verbleiben kann. Die schmerzhaften Schwielen heilen nach Umstellung der Knochen selbstständig ab. Postoperativ kann der Fuß in einem Therapieschuh direkt wieder belastet werden.
Knick-Plattfuß beim Erwachsenen und beim Kind
Die Entwicklung des kindlichen Fußes durchläuft im Kleinkindalter ein „normales“ Knicksenkfuß-Stadium. Die Abgrenzung der normalen zur krankhaften Entwicklung ist jedoch schwer definierbar.
Operationen
Talus stopp (Arthrorise) beim kindlichen Knicksenkfuß:
Das Prin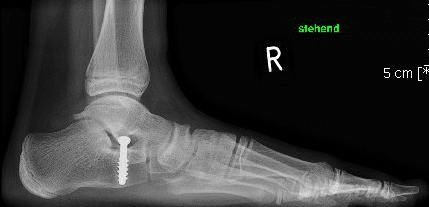
Der Eingriff vermag die typische Fehlstellung dauerhaft auch nach Metallentfernung bei Wachstumsabschluß zu korrigieren. Die Mobilisation kann frühzeitig erfolgen. Weitere Informationen finden Sie hier.
Verschleißerkrankungen (Arthrose) und dadurch bedingte Fehlstellungen im Mittelfuß und unterem Sprunggelenk
Operationen
Arthrodese Mittelfuß (Versteifung): Nach der Entknorpelung und Korrektur der Fehlstellung erfolgt die Fixation mittels Schrauben, Drähte oder Platten. In einigen Fällen ist das Einbringen von Knochen, der an einer anderen Stelle des Körpers entnommen wurde (Beckenkamm) erforderlich. Die Nachbehandlung erfordert eine Ruhigstellung im Gips oder einem speziellen Schuh für ca. 8-12 Wochen. Die langfristige Auswirkung der Verseifung auf die Funktionen des Fußes ist gering, da es sich ohnehin um wenig bewegliche Gelenke handelt. Arthrodese unteres Sprunggelenk (Versteifung einer Komponente des unteren Sprunggelenkes) Die Versteifung des Gelenkes zwischen Sprungbein und Fersenbein (subtalar) stellt die häufigste isolierte Gelenkversteifung am Rückfuß dar. Sie erfolgt zur Stabilisierung oder Korrektur einer Rückfußfehlstellung und um Beschwerden bei einer Arthrose zu beseitigen. Ursachen für eine isolierte Arthrose in diesem Bereich können zum Beispiel ein Zustand nach einem Fersenbeinbruch oder seltener nach einem Sprungbeinbruch sein. Zur Instabilität des Rückfußes kann es aber auch kommen, wenn Störung der Sehnenfunktion oder gar ein Riss einer oder mehrerer Sehnen zum Beispiel auch im Zusammenhang mit einer rheumatischen Arthritis auftritt. Bei schmerzhaften Fehlstellungen und Instabilitäten am Rückfuß eignen sich in bestimmten Fällen auch orthopädische Schuhe zur konservativen Behandlung. Triple-Arthrodese unteres Sprunggelenk (Versteifung aller 3 Komponenten des unteren Sprunggelenkes): Die Versteifung soll in erster Linie Schmerzfreiheit bzw. Schmerzreduktion erzielen. Die Versteifung erfolgt durch eine sparsame Entknorpelung der beteiligten Gelenkflächen in der zu versteifenden Position mit anschließender Fixation des Ergebnisses mittels Schrauben, Drähten oder Platten. Dieses Material kann zumeist für immer im Knochen verbleiben und muss später nicht unbedingt entfernt werden. In einigen Fällen kann es erforderlich sein Knochen von einer anderen Stelle des Körpers zu transplantieren. Die Fußhöhe bleibt so erhalten und der Bandapparat des oberen Sprunggelenkes wird nicht beeinträchtigt. Eine vollständige Belastbarkeit der Gliedmaße kann nach ca. 6-12 Wochen (Gipsruhigstellung) erreicht werden. Die Stellung und Beweglichkeit der Ferse bestimmt, ob eine Triple-Arthrodese zur Therapie einer komplexen Fußdeformität erforderlich ist oder ob einzelne Rückfußgelenke erhalten werden können.Verschleißerkrankungen (Arthrose) oberes Sprunggelenk

Sprunggelenk ohne Verschleiß
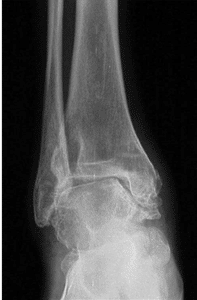
Sprunggelenk mit Verschleiß und dadurch bedingter Fehlstellung
Operationen
Nach Ausschöpfung des nicht-operativen Behandlungsspektrums kann das Sprunggelenk arthroskopisch behandelt oder bei schweren Arthrosegraden mittels Versteifung „stillgelegt“ werden. Eine andere Möglichkeit, die den Patienten mehr Beweglichkeit bringt, ist die Versorgung mit einer Endoprothese des oberen Sprunggelenkes.
Arthroskopie oberes Sprunggelenk:
Eine Arthroskopie ist dann erforderlich, wenn der Betroffene unter starken Schmerzen leidet oder Schwellungen, Instabilität, Gelenkeinblutungen und Gelenkblockaden auftreten.
Das Arthroskop wird über einen kleinen Hautschnitt von ca. 0,5 cm in das Gelenk eingeführt. Danach füllen wir den Gelenkinnenraum mit Flüssigkeit, sodass die Strukturen auf dem Bildschirm für uns gut erkennbar sind. Werden dabei Verletzungen oder Erkrankungen sichtbar, ist es uns möglich, diese direkt operativ zu behandeln.
Arthrodese oberes Sprunggelenk (Versteifung):
Bei der Versteifung des oberen Sprunggelenkes (meist durch Anwendung mehrer Schrauben) handelt es sich um ein gängiges Verfahren. Meist erfordern starke Fehlstellungen oder fortgeschrittene Arthrosen diese Therapiemethode. In der Regel sind die Ergebnisse gut und die Patienten sind danach schmerzfrei. Die fehlende Beweglichkeit des Sprunggelenks wird durch die übrigen Fußgelenke sowie das Knie- und Hüftgelenk kompensiert. Im Anschluß ist eine Rehabilitationszeit von sechs bis zwölf Wochen erforderlich. Der Fuß wird hierzu in einem speziellen Walker (Stiefel) geschont.
Endoprothetik
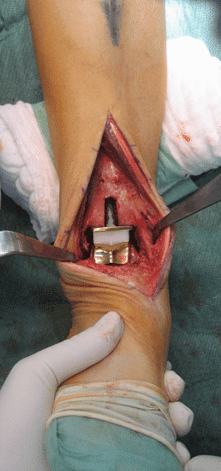
Intraoperatives Bild einer eingebauten Prothese
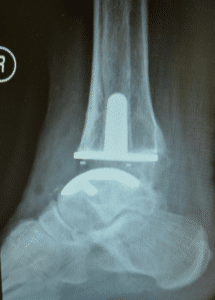
OSG Prothese
Die modernen Sprunggelenk-Prothesen bestehen aus zwei bzw. drei Komponenten, die zementfrei eingebracht werden. Sie wachsen nach entsprechender Präparation an den jeweiligen ehemaligen Gelenkflächen in die Knochenoberfläche ein (Press-Fit-Implantationstechnik). Die Prothese setzt sich zusammen aus einer Kappe für die Sprungbein-Rolle (Talus) und einer Abstützplatte für das Schienbein (Tibia). Beide sind je nach Modell mit einer Spezialbeschichtung beispielsweise mit Titan/Calciumphosphat versehen. Zwischen diesen beiden Komponenten wird ein frei beweglicher (oder an der Tibia Komponente befestigter) Polyethylen-Gleitkern in individueller Größe eingefügt. Alle Teile werden von den umgebenden Muskeln und Bändern geführt, so dass ein natürlicher Bewegungsablauf des Gelenks ermöglicht wird. Die anatomische Form der Komponenten lässt eine physiologische Rollgleitbewegung zu und ahmt somit größtenteils die natürliche Funktion des oberen Sprunggelenkes nach. Zusätzlich ist es heutzutage möglich durch verschiedene Prothesengrößen und -komponenten die Implantate individuell an die anatomischen Gegebenheiten anzupassen.
Therapieziel bei der Implantation einer Sprunggelenkprothese („Künstliches Gelenk“) ist der schmerzfreie Erhalt der bisherigen Beweglichkeit im oberen Sprunggelenk und im Idealfall eine Verbesserung des Bewegungsausmaßes und Gangbildes. Dadurch reduziert sich zudem die Anfälligkeit der benachbarten Gelenke, eine Arthrose zu entwickeln.
Voraussetzungen für die erfolgreiche Implantation einer Sprunggelenkprothese sind neben einer guten Knochensubstanz, ein ausreichend stabil regulierter Bandapparat und eine weitgehend regelrechte Fußachse. Grobe Fehlstellungen im oberen Sprunggelenk können die Operation erheblich erschweren, weil mit der Prothese lediglich die durch die Arthrose zerstörten Gelenkflächen ersetzt und primär zunächst keine Fehlstellungen ausgleichen werden. Diese müssen dann durch Zusatzeingriffe an Knochen oder Sehnen erfolgen, was wiederum eine exakte präoperative Beurteilung der individuellen Situation erforderlich macht. Durch die körperliche Untersuchung des Patienten und Beurteilung der Bildgebung (Röntgen, Kernspintomographie (MRT), sollen Kontraindikationen wie Durchblutungsstörungen im Bereich des Sprungbeins, Infektionen und schwere Weichteilprobleme, die einen Sprunggelenksersatz unmöglich machen, ausgeschlossen werden.
Der Eingriff wird in Regionalanästhesie oder in Allgemeinnarkose durchgeführt und dauert zwischen 90 und 120 Minuten. Die meisten Prothesenmodelle werden über einen längsverlaufenden Hautschnitt vorne am oberen Sprunggelenk eingesetzt. Der Einbau der Prothese erfolgt mit Hilfe von präzisen Ausrichtungs- und Sägeschablonen. Nach Wunsch kann ein Schmerzkatheter gelegt werden, um nach der Operation individuell angepasst Schmerzmedikamente applizieren zu können. In der Regel kann der Patient mit entsprechender Unterstützung bereits am 1. Tag aufstehen. Eine Physiotherapie zur Verbesserung der Beweglichkeit und Muskelaufbau kann direkt begonnen werden. Zwei Wochen nach der Operation erfolgt die zunehmende Belastung, ggf. in einer stabilisierenden Schiene. Autofahren ist ca. 8 Wochen nach Protheseneinbau möglich, wenn der Fuß auch in Gefahrensituationen wieder voll belastbar ist. Die Nachbehandlung umfasst ca. 6-12 Wochen. Eine Reha ist nicht unbedingt erforderlich.
Wie bei anderen Operationen können auch bei der Implantation einer Sprunggelenkprothese Komplikationen auftreten. Kommt es zu einem Knochenbruch, muss dieser zusätzlich operativ stabilisiert werden. Wundheilungsstörungen und andere Weichteilprobleme benötigen manchmal eine längere Behandlung, gelegentlich auch plastisch-chirurgische Zusatzeingriffe. Kunstgelenke sind Abnutzungserscheinungen (nach durchschnittlich 10-15 Jahren) und Lockerungsgefahren ausgesetzt. In diesen Fällen können Nachfolgeoperationen notwendig werden. Selten ist ein Wechsel von Prothesenteilen oder eine endgültige Versteifungsoperation (Arthrodese) des Sprunggelenkes notwendig, was wegen der relativ geringen Knochenverluste bei den neueren Prothesenmodellen als Rückzugsoption immer noch möglich ist.
Sehnen- und Bänderverletzungen
In Kürze erhalten Sie hier weitere Informationen.
Knorpeldefekte (Osteochondrosis dissecans)
Das Sprunggelenk setzt sich aus dem Sprungbein (Talus) und der Knöchelgabel (Innen- und Außenknöchel) zusammen und wird durch die umgebende Kapsel, Bänder und Sehnen stabilisiert. Die Gelenkflächen sind mit Knorpelgewebe überzogen. Kommt es zu Knorpelschäden, ist die Entstehung einer Arthrose eingeleitet. Daher ist das möglichst frühzeitige Erkennen und Behandeln von Knorpeldefekten so wichtig.
Die Osteochondrosis dissecans (OD) ist eine Sonderform der Knochen und Knorpeldefekte des Sprungbeines, die man generell als osteochondrale Läsionen des Talus (OLT) bezeichnet. Die Erkrankung wird meist im 20-30. Lebensjahr symptomatisch und betrifft überwiegend Männer. Als mögliche Ursache der Osteochondrosis dissecans (OD) werden immer wieder auftretende Mikroverletzungen, zum Beispiel durch Band-Instabilitäten oder Gelenk-Fehlstellungen, verantwortlich gemacht. Aber auch das einmalige Makrotrauma (Unfall), kann bei bestehender Vorschädigung des Gelenkes, als Auslöser der Erkrankung angesehen werden. Das Sprunggelenk ist, nach dem Knie- und Ellenbogengelenk, am dritthäufigsten von allen Gelenken betroffen. Die Erkrankung hat verschiedene Stadien. Im Anfangsstadium ist die bedeckende Knorpelschicht intakt. Durch eine (traumatische/unfallbedingte) Schädigung des Knorpels kommt es zur Fragment Bildung mit Ablösung kleinere Stücke(Dissekat), sowie freien Gelenkkörpern (Gelenkmaus) mit Zystenbildung im Knochen im Endstadium. Die OD kann prinzipiell alle Bereiche der Gelenkfläche des Sprungbeines betreffen. In etwa 60–80% befindet sich die betroffene Stelle auf der dem Innenknöchel nach hinten zugewandten Seite (posterior medial).
Symptome: Patienten mit Osteochondrosis dissecans klagen typischerweise über chronische, belastungsabhängige Schmerzen im Bereich des oberen Sprunggelenks. Häufig berichten die Betroffenen über einen vorangegangenen Unfall. Schwellneigung, Überwärmung, Blockierungen, Bewegungseinschränkung, Kraftverlust, Schonhinken sowie Instabilität können ebenfalls vorliegen. Der Schmerz ist gelegentlich im Bereich der Lokalisationen durch Druck provozierbar. Spezifische Stabilitätstests und sogenannte Provokationstests können ebenfalls bei der Diagnosefindung hilfreich sein. Röntgenaufnahmen des Sprunggelenks, stellen die Basisuntersuchung dar. Bei Fußdeformitäten oder klinischem Verdacht auf Achsabweichungen sind Zusatzaufnahmen wie eine Ganzbeinstandaufnahme oder eine spezielle Rückfußaufnahme zu empfehlen. Die Computertomographie (CT) mit der Möglichkeit der dreidimensionalen Rekonstruktion kann wesentlich zur Therapieentscheidung beitragen. Sie dient dazu die Größenausdehnung des knöchernen Defektes unterhalb der Knorpelschicht zu bestimmen. Mit Hilfe von Kontrastmittel können selbst kleine Knorpeleinrisse mit Eindringen von Gelenkflüssigkeit in die knöchernen Zysten nachgewiesen werden. Die Untersuchung mittels Magnetresonanztomographie (MRT) hat den Vorteil, neben Knorpel und Knochen auch die Weichteilstrukturen, welche das Gelenk stabilisieren (bzw. deren Verletzungen) abbilden zu können.
Therapie: Die Anfangsstadien können häufig konservativ, also ohne Operation behandelt werden. Hierbei stellt die wichtigste Maßnahme die Belastungsreduktion an Unterarmgehstützen mit Fußsohlenkontakt dar. Begleitend sind physiotherapeutische Behandlungen zur Verbesserung der Beweglichkeit empfehlenswert. Zur Reduktion von Schmerzen und eines evtl. vorhandenen Gelenkergusses sollten Antirheumatika o.ä. verordnet werden. Aktuelle Untersuchungen zeigten auch gute Ergebnisse für die Injektion von Hyaluronsäure in das Gelenk.
Die konservativen Therapiemaßnahmen sollten über einen ausreichend langen Zeitraum von mindestens 3 bis 6 Monaten (bei Kindern bis zu 12 Monaten) durchgeführt werden. Die Erfolgsraten liegen bei etwa 50%. Im fortgeschrittenen Stadium, oder bei Versagen der konservativen Therapie, steht eine Vielzahl operativer Techniken zur Verfügung. Bei der Auswahl der Therapie-Methode sollten patientenbezogene Faktoren wie Ursache, Patientenalter, Symptomdauer, Leidensdruck, Aktivitätsniveau, Größe und Stadium der Läsion sowie ggf. vorliegende Begleitfaktoren wie Achsabweichungen berücksichtig werden.
Im Folgenden werden die häufigsten operativen Therapieverfahren dargestellt:
Refixation:
In bestimmten Fällen ist eine Refixation („wieder Festmachen“) eines Fragmentes zu erwägen. Hierzu können entweder selbstauflösende Implantate oder Schrauben Verwendung finden.
Retrograde Anbohrung und Spongiosaauffüllung:
Bei erhaltenem Knorpelüberzug kann durch eine Anbohrung der Läsion von der Rückseite (retrograd), also nicht der Knorpelseite, eine „Revitalisierung“ erreicht werden. Der aufgebohrte Defekt sollte mit Knochenmark vom Beckenkamm oder Schienbein aufgefüllt werden.
Débridement, Kürettage und Mikrofrakturierung:
Bei stärkeren Veränderungen mit Schädigung der Knorpeloberfläche und instabilen Fragmenten ist eine Defektsäuberung (Débridement) mit „Auskratzen der losen Bestandteile“ (Kürettage) angezeigt. Durch eine anschließende offene Anbohrung oder Mikrofrakturierung (Einstößeln oder bohren kleiner Löcher in den Knochen am Boden der Läsion)soll es zur Knochenmarkstimulation kommen. Durch die Eröffnung der Knochenlamelle kommt es zur Freisetzung von Stammzellen, welche den Defekt mit Ersatz-Knorpel (Faserknorpel) auffüllen können. Das Verfahren kann in der Regel arthroskopisch, also durch eine sog. Gelenkspiegelung, durchgeführt werden. Die Defektgröße sollte bei dieser Technik jedoch 1,5 cm² nicht übersteigen.
Autologe matrixinduzierte Chondrogenese (AMIC):
Diese Technik stellt eine Kombination der Mikrofrakturierung mit einer Membrantechnologie zur Behandlung von Defekten >1,5 cm² dar. Nach Gelenkeröffnung, Defektausräumung und Mikrofrakturierung (s.o.)wird die Läsion mit einer Kollagenmembran (z. B. Chondro-Guide®) abgedeckt, so dass die ausgetretenen Stammzellen im Defektbereich gehalten werden, ähnlich wie „ein Deckel auf einem Topf“. So soll eine Bildung von Faserknorpel innerhalb bzw. entlang der Membran erreichen werden.
Knorpelzelltransplantationsverfahren:
Bei der sogenannten matrixassoziierten autologen Chondrozytenimplantation (MACI) werden in einem ersten arthroskopischen Eingriff (Gelenkspiegelung) lebende patienteneigene Knorpelzellen entnommen und in einem externen Speziallabor angezüchtet . Diese, eigenen nun vermehrten Zellen, werden einem 2. Operativen Eingriff nach Defektausräumung und ggf. Knochenmarkauffüllung passgenau in den Knorpeldefektbereich eingebracht. Bisher liegen wenige klinische Studien vor.
Osteochondrale Transplantation:
Durch die Transplantation eines Knochen-Knorpel- Zylinders (OATS: osteochondrales autologes Transplantationssystem) kann in den fortgeschrittenen Stadien eine Wiederherstellung der Gelenkflächenkontinuität mit körpereigenem echten Gelenkknorpel (hyalin)erreicht werden. Hierzu wird der Defekt am Sprungbein lokal ausgestanzt und mit Knorpel-Knochen-Zylindern, welche meist aus nicht belasteten Arealen des Kniegelenks entnommen werden, aufgefüllt. Eine Gelenkeröffnung bzw. Innenknöchel Teilablösung mit anschließender Wiederbefestigung sind bei dieser Methode notwendig.
Die Nachbehandlung ist abhängig von gewählten Therapieverfahren und kann mit einer Teilbelastung an 2 Unterarmgehstützen von 20 Kilogramm, über 6-12 Wochen einhergehen. Je nach Verfahren, kann eine Ruhigstellung in einer speziellen Orthese (Schuh) von Nöten sein. Physiotherapeutische Behandlungen zur Verbesserung der Beweglichkeit, können begleitend oder im Anschluss hilfreich sein. Die manuelle Lymphdrainage regt den Lymphabfluss an und kann so helfen Schwellungen am Sprunggelenk und den Beinen zu reduzieren .
Die Behandlung einer Knorpelläsion am oberen Sprunggelenk erfordert somit eine individuelle – und stadiengerechte Vorgehensweise.
Chronische Außenbandinstabilität
In Kürze erhalten Sie hier weitere Informationen.
Fersenschmerzen
Korrektur fehlgeschlagener Fuß-Operationen
Ein besonderer Schwerpunkt unserer Fußchirurgen ist die Behandlung auswärts fehlgeschlagener Fußoperationen. Gelingt die Behandlung mittels konservativer Methoden nicht, ist zur Beseitigung der Beschwerden leider in vielen Fällen eine erneute Fuß-Operation (Revision) nötig. Im Regelfall lässt sich hierdurch das Problem lösen.
Typische Krankheitsbilder nach erfolgter, fehlgeschlagener Korrekturoperation sind das Wiederauftreten eines Hallux valgus (Rezidiv) oder die Bildung eines Hallux varus (Überkorrektur). Auch die Ausbildung eines Scheingelenkes durch ausgebliebene Knochenheilung ist eine typische Komplikation nach fehlgeschlagener Fuß-Operation.